Второе место в списке причин смертности населения России занимает ишемический инсульт головного мозга. Прогноз не менее печален и для выживших пострадавших — заболевание никогда не проходит бесследно. Часто люди, перенесшие приступ ишемического инсульта, на всю жизнь остаются с нарушением речи, параличом и другими неприятными неврологическими симптомами.
Что такое ишемический инсульт
Ишемический инсульт – это патология, сопровождающаяся нарушением кровообращения головного мозга в острой форме. Происходит приступ вследствие патологического поражения сосудов в результате эмболии (закупорка воздухом, инородным телом и т.д.), тромбоза, длительного спазма или сдавления артерий. Как итог, нарушается кровоснабжение нервных клеток, формируется очаг локальной ишемии и стремительно гибнут мозговые нейроны. Чем больший участок мозга затронут, тем опаснее и тяжелее последствия ишемии мозга.
Этот клинический синдром практически всегда сопутствует атеросклерозу, гипертонии, заболеваниям сердца и крови, сахарному диабету — заболеваниям, влияющим на состояние сосудов и свойства крови. Большая часть ишемических инсультов развивается внезапно и стремительно. Отмирание участка мозга может произойти в период от нескольких минут до нескольких часов. Приступы проявляются рядом неврологических симптомов, сохраняющихся дольше суток. Ишемический инсульт способен привести к летальному исходу.
Среди трёх видов инсультов: ишемический, геморрагический и субарахноидальный, первый наиболее распространённый (80% всех случаев). В зависимости от области поражения он делится на:
- Правосторонний ишемический инсульт – локализация закупорки сосудов находится в правом полушарии. В прогностическом отношении приступ правостороннего инсульта менее благоприятный. Это связано с большей склонностью к выживанию клеток левого полушария.
- Левосторонний ишемический инсульт – нарушение кровообращения в левой части мозга с наиболее оптимистичным прогнозом: в 57% случаев происходит полное восстановление пострадавшего.
- Мозжечковый – самая опасная форма инсульта, способная стать причиной полного паралича, комы или смерти.
- Обширный – отличается тяжёлыми последствиями и сложным реабилитационным периодом, который зачастую не дает хороших результатов.
Ишемический инсульт головного мозга чаще всего возникает у людей пожилого возраста. Но, если предпосылки к заболеванию есть у молодых, приступ состоится несмотря на возраст. Прогноз жизни для каждого случая индивидуальный.
Виды ишемических инсультов
Существует несколько типов ишемических инсультов:
- Атеросклеротический — возникший из-за закупорки мозгового сосуда образовавшимся тромбом или атеросклеротической бляшкой. На этот тип приходится 70% мозговых инфарктов.
- Кардиоэмболический — при этой форме болезни тромб формируется в сердце, а потом с током крови забрасывается в головной мозг. Так происходит в 20% случаев.
- Гемодинамический — возникает из-за резкого падения АД, вызванного гипотонией, нарушением работы сердца или деформацией сосудов. В этом случае виновник инсульта — длительный сосудистый спазм.
- Лакунарный — произошедший из-за сосудистых нарушений, не связанных с образованием тромбов. Причина этого типа инсультов — сахарный диабет, гипертония. Симптомы болезни выражены слабо.
- Микроокклюзия. Образование небольшого сгустка, вызванного повышенной вязкостью крови. Может возникать в молодом возрасте и иметь смазанные симптомы.
- Транзиторная атака – нарушения мозгового кровообращения, проходящие за сутки. После завершения приступа больной полностью восстанавливается.
- Малый инсульт — форма мозгового инфаркта, продолжающаяся от суток до трех недель. По окончании этого периода происходит восстановление функций.
- Прогрессирующий тип инсульта, при котором происходит постепенное нарастание симптомов — слабости в конечностях, головокружения, нарушений речи и памяти. Такое состояние может развиваться до 3 недель.
- Завершенный — форма инсульта, характеризующаяся нарастанием симптомов и тяжелым состоянием больного.
- Территориальный — обширный инсульт, наступивший в зоне расположения крупного мозгового сосуда. Самая тяжелая форма болезни с неблагоприятным прогнозом.
- Водораздельный — образовавшийся в зоне стыковки нескольких некрупных артерий, доставляющих кровь на разные участки головного мозга.
Симптомы
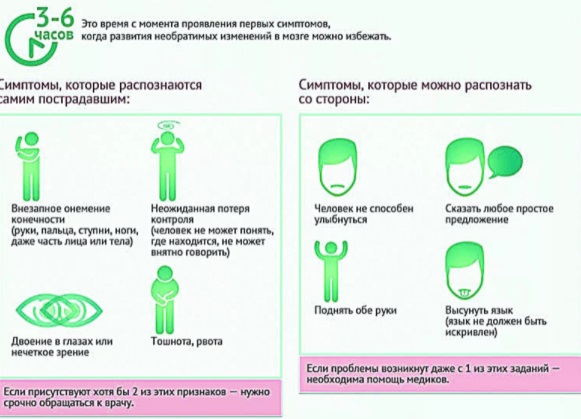
Симптомы при ишемическом инсульте проявляются, как правило, внезапно и зависят от того, какой участок мозга повреждён. Приступ ишемии мозга можно отличить по следующим признакам:
- Появление сильных, резких головных болей.
- Снижение мышечного тонуса.
- Нарушение координации – пространственная дезориентация и головокружения.
- Тошнота, рвота.
- Зрительные отклонения – двоение в глазах, снижение, выпадение зрительных полей.
- Нарушение чувствительного восприятия – ощущение ползания «мурашек».
- Нарушение глотательной функции.
- Онемение конечностей или полная их парализация.
- Сонливость, жар, потливость.
- Потеря сознания.
- Слабость в обеих частях тела.
- Невозможность совершать обычные движения руками или ногами.
- Речевые отклонения – непонимание речи и нарушение речевого аппарата.
- Нарушения памяти.
При возникновении патологии в височной доле для пострадавших характерно депрессивное состояние, замкнутость в себе, нежелание общаться, нарушение логического мышления или полное его отсутствие, поэтому поставить диагноз часто затруднительно.
Из-за чего возникает ишемический инфаркт мозга?
Ишемический инсульт возникает вследствие внезапного прерывания питания мозга из-за перекрытия просвета артерии тромбом, атеросклеротической бляшкой, эмболом (посторонним элементом) или длительного спазма сосуда. Распространённым фоном для развития патологии служат следующие заболевания:
- Болезни сердца (мерцательная аритмия, порок сердца и т.д.).
- Артериальная гипертензия.
- Кардиогенная эмболия.
- Гиподинамия (недостаточно подвижный образ жизни).
- Атеросклероз.
- Остеохондроз шейного участка скелета.
- Заболевания, приводящие к поражению мелких сосудов мозга (гипертония, сахарный диабет).
Провокаторами возникновения инсульта могут быть следующие факторы:
- Стрессовые ситуации, психоэмоциональная перегрузка.
- Курение, злоупотребление алкоголем.
- Скачки артериального давления.
- Применение оральных контрацептивов.
- Ожирение.
- Высокий уровень холестерина в крови.
- Переутомление.
- Скачки показателей содержания сахара в крови.
- Изменения микроклимата.
Последствия и осложнения, влияющие на прогноз длительности и качества жизни после инсульта
Последствия ишемического инсульта зависят от места расположения и объёма очага, а также своевременности диагностики и грамотности лечения. Патология может оставить незначительный след, а может привести к серьёзным и тяжёлым осложнениям в виде параличей, речевых отклонений и вестибулярных нарушений, которые впоследствии могут стать основанием для инвалидности, невозможности самостоятельно себя обслуживать, проблемам бытовой и социальной адаптации.
После инсульта ишемического типа могут наблюдаться следующие последствия:
- Двигательная дисфункция (односторонняя или двусторонняя), паралич, слабость.
- Психические нарушения – появление агрессивности, пугливости, дезорганизованности, резких перепадов настроения. У многих пострадавших возникает постинсультная депрессия из-за боязни быть обузой для близких людей или остаться инвалидом.
- Потеря чувствительности в конечностях и на лице.
- Когнитивные нарушения – провалы в памяти, поведение как у маленького ребёнка, больной может путать время и место, в котором он находится.
- Нарушение глотательной функции.
- Речевые расстройства – затруднительное общение с близкими, больной может говорить абсолютно бессвязные звуки, слова или предложения.
- Нарушения мочеиспускания и дефекации.
Помимо этого, заболевание может привести к тяжелейшим осложнениям:
- Отёчность головного мозга – основная причина смерти в первые 10 дней после приступа.
- Инфекционные осложнения (патологии мочевыделительной системы, развитие пролежней и пневмонии).
- Эпилепсия – до 10% пострадавших в дальнейшем могут страдать от эпилептических приступов.
- Тромбоэмболия лёгочной артерии.
- Острая сердечная недостаточность – может развиться на 2-4 неделе после приступа.
- Сепсис – заражение крови.
- Тромбоз глубоких вен (в области голени).
Организм людей, перенесших инсульт, очень уязвим и молниеносно становится жертвой патологических процессов.
Диагностика
После госпитализации заболевшего ему предстоит пройти диагностические обследования, позволяющие узнать размер очага поражения, размеры и возможные нарушения функций. Полная диагностика выглядит следующим образом:
- Сбор анамнеза. На этом этапе врач узнает у родственников, как давно пациент начал чувствовать себя плохо, какие лекарственные препараты применялись, какие отклонения наблюдались.
- Физикальное обследование. Врач с помощью специальных процедур узнает и определяет неврологические нарушения, которые возникли после ишемического инсульта. Оценивается состояние сознания, общемозговые симптомы (тошнота, головокружение, рвота), интенсивность головной боли, ее локализация. На поражение мозга указывает слабость конечностей на одной стороне и движение зрачков в пораженную сторону (нистагм).
- Сдача анализов (крови и мочи).
- УЗ- обследование артерий шеи и головы.
- Обследование с помощью МРТ и КТ. Этот вид диагностики позволяет увидеть весь «рисунок» болезни, выявить очаг поражения и выбрать оптимальное лечение.
Лечение
При подозрении на ишемический инсульт проводится срочная госпитализация. Лечение проводится в стационаре под мониторингом основных показателей — дыхания, АД, температуры, количества ударов сердца. Для этого к больному присоединяют датчики от специальной аппаратуре. При необходимости, проводится искусственное дыхание.
Во время лечения необходимо восстановить мозговой кровоток и спасти клетки, находящиеся в ишемической зоне «полутени» и олигемии. Не менее важно предотвратить новый инсульт и отек мозга. Для этого больному назначаются:
- Нейропротекторы, защищающие мозговые структуры от разрушающих агрессивных веществ, образующихся при инсульте. Эти лекарства, усиливают обменные процессы и улучшают приспосабливаемость клеток. К нейропротекторной лекарственной группе относятся глицин, нимедипин, рилузол, мексидол, актовегин, янтарная и липоевая кислоты.
- Вазоактивные препараты, расширяющие сосуды и снижающие негативные последствия кислородного голодания — кавинтон, трентал, циннаризин, сермион, стугерон.
- Лекарственные средства, предотвращающие «склеивание» эритроцитов и тромбоцитов — тиклид, клопидогрель, плавикс. Эти препараты снижают уровень холестерина, уменьшая риск повторного инсульта.
- Вещества, снижающие свертываемость крови (антикоагулянты) — аспирин, гепарин, кардиомагнил. Больным, страдающим заболеваниями желудка, применяется антикоагулянт, заключенный в оболочку, растворимую в кишечнике — тромбо-АСС. Пациентам, страдающим мерцательной аритмией, назначаются антикоагулянты — антагонисты витамина К.
- Препараты для снижения артериального давления, вызванного гипертонией и стрессовой реакцией организма. У гипертоников, имеющий верхние (систолические) показания давления 180-190 мм. рт. ст., его снижают не более, чем на 20 %, чтобы не спровоцировать застой крови в сосудах и усиление ишемии. Для этой цели подходят каптоприл, нимодипин, никардипин и их аналоги.
- Препараты, нормализующие работу сердца и устраняющие явления сердечной недостаточности – коринфар, курантил.
- Средства, повышающие АД — допамин, гутрон, мезатон назначаются гипотоникам.
- Капельницы с пирацетамом, актовегином, винпоцетином и пентоксифиллином показаны для разжижения крови и восстановления мозговой функции.
- Капельницы с декстранами (реополиглюкином, реомакродексом) используются для снижения вязкости крови, усиления кровотока и улучшения микроциркуляции крови.
- Мочегонные препараты – лазикс, маннитол, фуросемид – назначаются для предотвращения отека мозга.
Последствия инсульта устраняются длительное время, поэтому вслед за стационарным периодом больного лечат дома. В дальнейшем требуется многомесячная реабилитация, направленная на восстановление утраченных функций.
Факторы, влияющие на прогноз
Клинический и функциональный исход заболевания определяет прогноз инфаркта мозга – вероятность смерти пострадавшего, длительность восстановительного периода, риск возникновения последствий, осложнений и рецидива.
На прогноз жизни после инсульта влияет ряд факторов:
- Место локализации очага.
- Возраст пациента.
- Степень поражения мозга.
- Тип инсульта.
- Наличие хронических заболеваний.
- Причина инсульта.
- Начало и скорость оказания первой медицинской помощи и дальнейшей терапии.
- Развитие осложнений.
- Вероятность рецидива приступа.
Прогноз
Прогноз жизни после ишемического инсульта индивидуален, учитывая влияние многих факторов. Как показывает практика, именно своевременная диагностика и оказание медицинской помощи спасают жизнь человеку и дают шанс на восстановление.
- Благоприятный прогноз. Правильная и своевременная медицинская помощь, а причина инсульта не опасна для жизни — 75% пострадавших после реабилитации восстанавливают нарушенные функции и возвращаются к обычной жизни.
- Относительный. На исход влияет тяжесть инсульта, число и характер сопутствующих патологий, поэтому точный прогноз дать практически невозможно.
- Неблагоприятный. При не оказанной первой медицинской помощи и обширном очаге поражения — смерть наступает на 2-3 сутки после приступа. У 89% пострадавших в первый год жизни произойдёт повторение инсульта, которое приведёт к гибели.
Если человек перенёс приступ ишемического инсульта, врач может сделать прогноз на основе многолетней практики и общих статистических данных:
- В первый месяц умирает 15-25% больных.
- 60-70% пострадавших способны пережить первый год после приступа, 50% живёт более 5 лет, 25% — более 10 лет.
- 25% пострадавших преодолевают все трудности и их срок жизни уже не зависит от перенесённого инсульта.
- 40% смертельных случаев возникает в первые 2-е суток из-за значительного поражения головного мозга и его отёчности.
- Из выживших больных у 60-70% к концу месяца сохраняются инвалидизирующие неврологические нарушения, у 40% они остаются через полгода, у 30% — к концу года;
приступ повторяется в первый год или через 3 года, редко случается рецидив на 5 -10 году после первичного инсульта. - Общий шанс на выздоровление: после 4 месяцев комы вероятность частичного восстановления менее 15%.
- Пострадавшие от лакунарного инсульта подлежат полному восстановлению, при нём общая смертность составляет всего 2%.
Учитывая все факторы, то при своевременной диагностике, лечении и внимательном отношении близких у больного есть все шансы вернуться к привычной жизни.
Реабилитация
Реабилитационный период после инфаркта мозга включает в себя целый комплекс жизненно важных мероприятий для восстановления нарушенных функций, социальной адаптации больного и профилактики постинсультных осложнений. Многие родственники, понимая всю ответственность этого этапа, отдают инсультника на период реабилитации в специализированные санатории. С пациентами там работает целый круг специалистов.
Реабилитация включает:
- Продолжение медикаментозной терапии.
- Внимательный, кропотливый, терпеливый уход и забота родных или сиделки, ведь зачастую больной не может самостоятельно даже держать ложку.
- Лечебная физкультура, физиопроцедуры, массаж, грязевые ванны, иглоукалывание для восстановления двигательных и вестибулярных нарушений. Список назначений составляет врач-реабилитолог. У каждого пациента своя программа реабилитации.
- Кинезитерапия — выполнение специальных движений для разработки и улучшения подвижности суставов, позвоночника, развития эластичности мышц.
- Неврологическая, логопедическая помощь для восстановления речи — сюда входят специальные упражнения и прием лекарств, влияющих на кровоснабжение головного мозга.
- Помощь психолога или психотерапевта, обусловленная депрессивным состоянием и перепадами настроения.

Могут применяться средства народной медицины: рацион питания больного наполняется ягодами, апельсинами, лимонами, мандаринами, финиками. Отмечается эффективность приёма мятных и шалфейных отваров, настойки на сосновых шишках, смеси из мёда и лукового сока, а также ванн с отваром шиповника.
Профилактика
Предотвратить приступ ишемического инсульта или его повторение поможет жесткая и регулярная профилактика, направленная на исправление недостатков в образе жизни. Соблюдать новые нормы нужно всю жизнь:
- Отказ от вредных привычек (курение, употребление алкоголя, наркотиков).
- Регулярный контроль артериального давления и при необходимости приём гипотензивных (нормализующих АД) средств.
- Контроль уровня холестерина в крови.
- Пополнение рациона питания продуктами, разжижающими кровь — инжир, чеснок, оливковое масло, лимоны, гранаты.
- Избегать переедания и восполнять потраченные калории — ожирение один из спутников инсульта.
- Контролировать течение хронических болезней (сахарный диабет, аритмия, болезни почек и т.д.).
- Повышенный сахар буквально разъедает сосуды по всему телу,а аритмия способствует спазмам.
- Избегать физической перегрузки и гиподинамии.
Ученые доказали, что большое значение в профилактике инсульта имеет экологический фактор, поэтому врачи советуют в целях профилактики покидать экологически загрязнённые районы хотя бы на время отпуска, выезжая в «чистые» зоны отдыха.
Меры вторичной профилактики основаны на приёме антиагрегантов (препаратов, улучшающих текучесть крови за счет снижения слипаемости ее составляющих), стабилизации артериального давления и соблюдения диеты. Кроме этого, пострадавший должен будет всю жизнь принимать следующие препараты: кардиомагнил, аспекард, агренокс и гиполипидемические (снижающие уровень липидов — холестерина, триглицеридов) средства, тромбонет, симвастатин.
Стоит серьёзно отнестись к выполнению всех возможных мер, чтобы покинуть группу риска также не попадать в неё в будущем и уберечь себя от инсульта.

Автор: Александр Кулаков
Дипломированный врач. Окончил Московское медицинское училище им. Клары Цеткин, Московский медико-стоматологический институт им. Евдокимова. Автор мед. контента сайта tvou-voleyball.ru
Ишемический инсульт — это серьезное дело, надо быстро действовать. Первые признаки не игнорируй, звони скорее в скорую. Важно провести лечение врачебным методом, чтобы избежать осложнений. После инсульта нужна реабилитация и постоянное наблюдение у врача.
Согласен, брат, не шутки тут. У меня знакомый с инсультом сильно попал. Подумал, что просто устал, а время упустил. В итоге реабилитация была долгой, да и следы остались. Лучше сразу на скорую, чем потом проблемы решать!
Согласен, реально не шутки. У меня был случай с другом, думал, что просто мигрень, а оказалось серьезное. Вызвали скорую и не прогадали. Лучше перебдеть, чем потом долго восстанавливаться и мучиться. Жизнь одна, так что береги себя!
Абсолютно, Злата! У меня бабушка чуть инфаркт не пропустила, сначала думали просто усталость. Спасибо, успели вовремя. Вот и я теперь всегда говорю: лучше перестраховаться, чем потом жалеть. Здоровье — не шутки, бро! Береги себя всегда.
Эх, бывает и такое. У меня однажды дядя тоже перенес ишемический инсульт. Но благодаря быстрой помощи врачей и правильному лечению, он быстро поправился. Главное — не терять надежду и верить в положительный исход!
Зоя: Блин, недавно у деда ишемический инсульт случился — мы сразу в больницу рванули! Главное быстро заметить симптомы и не тянуть. Реально, лечение помогло, и он уже почти как раньше. Всем берегите себя, не фиг шутить с этим!
Крутая статья, реально полезная! Помню, у деда был инсульт, вовремя заметили симптомы и всё обошлось. Главное вовремя шарахаться к врачам, тогда шанс на норм жизнь большой. Всем здоровья и чтоб инсульт мимо ходил!
Согласна, Виктория, вовремя среагировать – ключ! У меня знакомый тоже пережил инсульт, и именно быстрая помощь спасла. Главное – не тянуть и не игнорить тревожные знаки. Здоровье – наше всё, так что беречь его надо по максимуму!